ধীরে ধীরে শীত জাঁকিয়ে বসছে দেশজুড়ে। ২০২০ সালকে সারা বিশ্ব মনে রাখবে অতিমারির বছর হিসেবে। করোনা তথা কোভিড–১৯ ভাইরাসের বিরুদ্ধে মানবজাতির লড়াই এখনো শেষ হয়নি। শীত বাড়ছে, সঙ্গে সঙ্গে সারা বিশ্বের মতো বাংলাদেশও করোনায় আক্রান্ত রোগীর সংখ্যা বাড়তে শুরু করেছে। কিন্তু মনে রাখতে হবে, সবার মনোযোগ করোনাভাইরাসের প্রতি থাকলেও মানবদেহের শ্বাসতন্ত্রের আরও নানাবিধ অসুখ রয়েছে, যেগুলো সারা বছরই কমবেশি থাকলেও শীতকালে প্রাদুর্ভাব ও তীব্রতা দুটিই বেড়ে যায়। ফুসফুসের দীর্ঘস্থায়ী শ্বাসকষ্টজনিত সমস্যা বা সিওপিডি এসবের অন্যতম। শ্বাসকষ্টজনিত আরেকটি সমস্যা অ্যাজমা বা হাঁপানির সঙ্গে সিওপিডির কিছুটা মিল থাকলেও এই রোগ আলাদাভাবে চিহ্নিত করা জরুরি। এই দুই রোগের কারণ জটিলতা এবং চিকিত্সাপদ্ধতির মধ্যে বেশ কিছু পার্থক্য রয়েছে।
সিওপিডি কী?
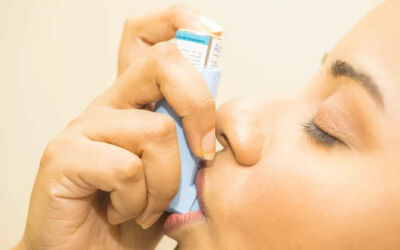
সিওপিডি বা ক্রনিক অবস্ট্রাকটিভ পালমোনারি ডিজিজ হলো এক ধরনের শ্বাসকষ্টজনিত সমস্যা, যা সাধারণত চিরস্থায়ী এবং ক্রমবর্ধমান। এই রোগে আক্রান্ত ব্যক্তি যথাযথ চিকিত্সা না নিলে তাঁর ফুসফুসের কার্যক্ষমতা ধীরে ধীরে কমতে থাকে। তিনি শ্বাসকষ্টসহ নানা ধরনের শারীরিক জটিলতার সম্মুখীন হন। সিওপিডি হওয়ার পেছনে নানা কারণ থাকতে পারে, তবে ধূমপানই হলো প্রধান।
কেন হয়?
সিওপিডি হওয়ার পেছনে সুনির্দিষ্ট একটি কারণ চিহ্নিত করা কঠিন। জন্মগত, অভ্যাসগত এবং পরিবেশগত কিছু বিষয় মিলেই একজন সিওপিডিতে আক্রান্ত হন। দীর্ঘমেয়াদি ধূমপান হলো সিওপিডির প্রধানতম কারণ। কিন্তু এটি ছাড়া আরও কিছু বিষয় সিওপিডিতে আক্রান্ত হওয়ার পেছনে ভূমিকা রাখতে পারে।
- রান্নাসহ নানা কাজে জীবাশ্ম জ্বালানির ব্যবহার।
- বায়ুদূষণ।
- পেশাগত কারণে ধূলাবালি ও বায়ুদূষণের শিকার হওয়া।
- ছোটবেলা থেকেই বারবার ফুসফুসের সংক্রামণে আক্রান্ত হওয়া।
- অপুষ্টি এবং জন্মগতভাবে কম ওজনে জন্ম নেওয়া।
ব্রঙ্কাইটিস ও সিওপিডি কি এক?
প্রথাগতভাবে সিওপিডিকে দুই ভাগে ভাগ করা যায়।
১. ক্রনিক ব্রঙ্কাইটিস: অধিকাংশ দিন কাঁশির সঙ্গে ২ চামচ বা তার বেশি পরিমাণ কফ যায় এবং তা একনাগাড়ে ২ বছর বা তার বেশি সময় স্থায়ী হয়, তাহলে তাকে ক্রণিক ব্রঙ্কাইটিস নামে অবিহিত করা হয়।
২. এমফাইসিমা: এমফাইসিমা হলো শ্বাসনালি এবং ফুসফুসের কিছু গুণগত পরিবর্তন। যার ফলে রোগী দীর্ঘমেয়াদি শ্বাসকষ্টে ভুগে থাকে।
তাই বলা যায়, ব্রঙ্কাইটিস সিওপিডির একটি অংশ। বেশির ভাগ ক্ষেত্রেই সিওপিডি আক্রান্ত রোগী এই দুই ধরনের সমস্যা একসঙ্গে নিয়েই হাজির হয়।
কীভাবে বুঝবেন?
৪০ বছর বা তার বেশি বয়স্ক কোনো ব্যক্তির যদি নিচের লক্ষণগুলো থাকে—
শ্বাসকষ্ট: সব সময় এবং সারা বছরই কমবেশি থাকে কিছু হাঁটাচলা এবং শারীরিক পরিশ্রমের পর বেড়ে যায় এবং শ্বাসকষ্টের তীব্রতা ও স্থায়িত্ব বয়সের সঙ্গে সঙ্গে বাড়তে থাকে।
দীর্ঘমেয়াদি কাশি: শুকনো হতে পারে বা কাশির সঙ্গে কফও যেতে পারে।
বিবেচনা করতে হবে—
- দীর্ঘদিনের ধূমপানের অভ্যাস
- রান্নার ক্ষেত্রে জীবাশ্ম জ্বালানি ব্যবহার বা লাকড়ির চুলায় রান্না করা (বিশেষত নারীদের ক্ষেত্রে)।
- পেশাগত বা পরিবেশগত কারণে বায়ুদূষণের শিকার হওয়া।
- পারিবারিক শ্বাসকষ্টের ইতিহাস, জন্মগতভাগে স্বল্প ওজন নিয়ে জন্ম নেওয়া অথবা ছোটবেলা থেকেই ফুসফুসে বারবার সংক্রমণের ইতিহাস আছে কি না।
পরীক্ষা-নিরীক্ষা
বুকের এক্স-রে: প্রাথমিক পর্যায় রোগীর বুকের এক্স–রে পরীক্ষার মাধ্যমে সিওপিডি আছে কি না, সেটির ধারণা পাওয়া যেতে পারে। যদিও এর সঙ্গে রোগীর ইতিহাস এবং শারীরিক পরীক্ষার ফল মিলিয়ে নিতে হয়।
স্পাইরোমেট্রি: সিওপিডি সম্পর্কে সুনিশ্চিত হওয়ার জন্য এই পরীক্ষা করা হয়। এর পাশাপাশি স্পাইরোস্ট্রি পরীক্ষা থেকে রোগীর ফুসফুসের কার্যক্ষমতা এবং রোগের তীব্রতা সম্পর্কেও ধারণা পাওয়া যায়। বর্তমানে বিভিন্ন সরকারি–বেসরকারি হাসপাতালে এই পরীক্ষার ব্যবস্থা রয়েছে। এ ছাড়া কিছু পরিস্থিতিতে আরও কিছু পরীক্ষা করা হয়। যেমন রক্তে অক্সিজেন ও কার্বন ডাই–অক্সাইডের পরিমাণ নির্ধারণ, শারীরিক পরিশ্রমের ক্ষমতা প্রভৃতি।
চিকিৎসাপদ্ধতি
সিওপিডিতে আক্রান্ত রোগীকে চিকিত্সা দেওয়ার দ্বারা রোগীর লক্ষণ, রোগের তীব্রতা এবং পূর্ববর্তী চিকিত্সা, বিশেষত হাসপাতালে ভর্তির ইতিহাস—এই বিষয়গুলোকে সমন্বয় করে চারটি গ্রুপে বিভক্ত করা হয়। পরবর্তী সময়ে রোগীর গ্রুপ অনুসারে তার চিকিত্সাপদ্ধতি নির্ধারণ করা হয়। সাধারণত যে ওষুধগুলো ব্যবহার করা হয়, সেসবের মধ্যে আছে—
- বিভিন্ন ধরনের ইনহেলার, যার প্রধান কাজ শ্বাসনালি ও ফুসফুসে বায়ু চলাচল স্বাভাবিক রাখা।
- প্রয়োজনমতো অ্যান্টিবায়োটিক
- কফ তরল করার ওষুধ
- ফুসফুসের ব্যায়াম বা পালমোনারি রিহ্যাবিলিটেশন—যা কার্যকর
- কখনো কখনো দীর্ঘমেয়াদি অক্সিজেন থেরাপি, যা রোগী বাড়িতে বসেও নিতে পারে
কখন বুঝবেন হাসপাতালে ভর্তি হতে হবে?
সাধারণত সিওপিডি রোগীর বমি ও শ্বাসকষ্টজনিত সমস্যা সারা বছরই থাকে। নিয়মিত ইনহেলার ব্যবহার ও প্রয়োজনীয় ওষুধ সেবনের মাধ্যমে সিওপিডি নিয়ন্ত্রণে রাখা সম্ভব। কিন্তু কখনো কখনো রোগীকে হাসপাতালে ভর্তি করা প্রয়োজন হয়ে পড়ে। বিশেষত নিচের ঘটনাগুলোর ক্ষেত্রে—
- রোগীর শ্বাসকষ্ট ও কাশি বেড়ে গেলে, যেমন বিশ্রামের সময়ও শ্বাসকষ্ট হলে
- পায়ে পানি এলে অথবা ঠোঁট, জিব ও হাতের আঙুল নীল বর্ণ ধারণ করলে
- কিছুদিন পরপরই অসুখের তীব্রতা বেড়ে গেলে
- বয়স্ক ব্যক্তিদের ক্ষেত্রে
- বাড়িতে পর্যাপ্ত সেবার ব্যবস্থা না থাকলে
সিওপিডি থেকে মুক্ত থাকার উপায়
সিওপিডি সারা জীবনের অসুখ। তাই সিওপিডি হওয়ার আগেই প্রতিরোধ করা জরুরি। আর সিওপিডি প্রতিরোধের সর্বোত্তম উপায় হলো ধূমপান সম্পূর্ণরূপে পরিহার করা। দীর্ঘদিন ধরে ধূমপান করা ব্যক্তিও ধূমপান পরিহার করলে তার সুফল পেতে শুরু করেন।
ভ্যাকসিনের ভূমিকা
সিওপিডিতে আক্রান্ত ব্যক্তির বয়স ৬৫ বছর বা এর বেশি, পাশাপাশি যাদের ফুসফুসের সামান্য জটিলতা, ডায়াবেটিস ও কিডনির সমস্যা আছে, তারা নিয়মিত বিরতিতে চিকিত্সকের পরামর্শ অনুযায়ী ইনফ্লুয়েঞ্জা ও নিউমোনিয়ার ভ্যাকসিন গ্রহণ করতে পারেন। এ ধরনের ভ্যাকসিন নিলে বারবার ফুসফুসের সংক্রমণ এবং তা থেকে তীব্র ধরনের সিওপিডিতে আক্রান্ত হওয়ার ঝুঁকি অনেকাংশেই কমে যায়।
করোনা ও সিওপিডি
শীত মৌসুমে সিওপিডির তীব্রতা স্বাভাবিকভাবেই বেড়ে যায়। এর ওপর করোনা অতিমারির কারণে সিওপিডিতে আক্রান্ত ব্যক্তির ঝুঁকি অনেক বেড়েছে। তাই সিওপিডি আক্রান্ত ব্যক্তিদের ফুসফুস আগে থেকেই কম কর্মক্ষম থাকে। করোনায় আক্রান্ত হলে সিওপিডি রোগীদের জটিলতা ও মৃত্যুঝুঁকি; দু-ই বেড়ে যায়। কাজেই সিওপিডিতে ভোগা ব্যক্তি যাতে করোনায় আক্রান্ত না হন, সে বিষয়ে সতর্ক থাকতে হবে। পাশাপাশি সিওপিডিতে ভোগা ব্যক্তির করোনা হলে তার চিকিত্সার ক্ষেত্রে দ্রুত ব্যবস্থা নেওয়া এবং প্রয়োজন হলে হাসপাতালে ভর্তির ব্যাপারে দ্রুত সিদ্ধান্ত নিতে হবে।
ডা. গৌতম সেন, বক্ষব্যাধি বিশেষজ্ঞ, জাতীয় বক্ষব্যাধি ইনস্টিটিউট ও হাসপাতাল এবং কনসালট্যান্ট, ইউনিভার্সেল মেডিকেল কলেজ ও হাসপাতাল, ঢাকা
প্রথম আলো, ১৭ ডিসেম্বর ২০২০


 সকালে খালি পেটে ঘি খাবেন যে কারণে
সকালে খালি পেটে ঘি খাবেন যে কারণে
Leave a Reply