অঙ্গ সংযোজনের ইতিবৃত্ত
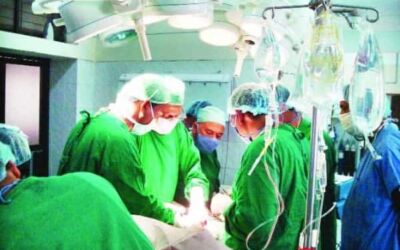
বিংশ শতাব্দীর একটি বিস্ময়কর চিকিৎসাপদ্ধতি অঙ্গ সংযোজন। এতে হাজার হাজার মরণাপন্ন মানুষের জীবন দীর্ঘায়িত করা ছাড়াও জীবনযাত্রার মান উন্নত করা সম্ভব হয়েছে। কিন্তু মানবদেহে কিছু অত্যাবশ্যক অঙ্গ (Vital Organ) আছে, এর যেকোনো একটি কার্যক্ষমতা হারিয়ে ফেললে বা নষ্ট হয়ে গেলে জীবনাবসান অবধারিত। যেমন—ফুসফুস, হৃৎপিণ্ড, কিডনি, যকৃত্, অগ্ন্যাশয়, বোনম্যারো ইত্যাদি। কয়েকজন নিবেদিত চিকিৎসাবিজ্ঞানীর অক্লান্ত পরিশ্রম ও প্রচেষ্টার ফলে উল্লিখিত অঙ্গসমূহ রোগাক্রান্ত হয়ে পড়া হাজার হাজার মৃত্যুপথযাত্রীর জীবন রক্ষা করা সম্ভব হয়েছে। একই সঙ্গে নিঃস্বার্থ অঙ্গদাতাদের বদান্যতা কৃতজ্ঞতার সঙ্গে স্মরণীয়। অঙ্গ সংযোজন শুধু একটি জীবন রক্ষাকারী চিকিৎসাপদ্ধতিই নয়, বরং তা মানববন্ধনের একটি উজ্জ্বল প্রতীক।
কিডনি সংযোজন
কিডনি-অকেজো রোগীদের জন্য কিডনি সংযোজন একটি উত্তম এবং জীবন রক্ষাকারী চিকিৎসাপদ্ধতি। ১৯৫৪ সালে সর্বপ্রথম এক যমজ মানবসন্তানের কিডনি অপরজনের শরীরে সফল সংযোজনের মাধ্যমে শুরু হয় কিডনি সংযোজনের পদযাত্রা। দিন দিন উন্নত থেকে উন্নততর সফলতা নিয়ে আজ তা একটি সর্বজনস্বীকৃত ও গ্রহণযোগ্য চিকিৎসাপদ্ধতিতে পরিণত হয়েছে। পরিসংখ্যানে দেখা যায়, জীবিত আত্মীয়ের কিডনি সংযোজিত ব্যক্তিদের এবং ক্যাডাভারিক অর্গান সংযোজক ব্যক্তিদের এক বছর বেঁচে থাকার হার যথাক্রমে ৯৫ এবং ৮৮ ভাগ। কিন্তু পাঁচ বছর বেঁচে থাকার হার প্রায় ৮৭ ভাগ। ১০ বছর ধরে এর ক্রমাগত উন্নতি লক্ষ করা গেছে। প্রতিনিয়ত কিডনি সংযোজিত রোগীর সংখ্যা বাড়ছে, পাশাপাশি সংযোজন প্রার্থীর তালিকাও দীর্ঘায়িত হচ্ছে। অঙ্গদানকারীর অপ্রতুলতা এবং ক্যাডাভারিক অঙ্গ সংগ্রহের কিছু বাধা কিডনি সংযোজনে একটি অন্তরায়। বাংলাদেশে আটটি সরকারি ও বেসরকারি সেবাপ্রতিষ্ঠানে সফল কিডনি সংযোজনের মাধ্যমে চিকিৎসা দেওয়া হচ্ছে।
যকৃৎ বা লিভার সংযোজন
যকৃতের অসুস্থতা বা দুর্ঘটনায় যকৃত্ অকার্যকর বা ক্ষতিগ্রস্ত হলে সেখানে আরেকটি সুস্থ যকৃত্ প্রতিস্থাপন করাই যকৃত্ সংযোজন চিকিৎসাপদ্ধতি। লিভার সংযোজন বর্তমানে বেশ গ্রহণযোগ্যতা পেলেও এটা আধুনিক চিকিৎসাবিজ্ঞানের একটি অত্যন্ত ব্যয়বহুল সেবা। ফলে সবার পক্ষে লিভার ট্রান্সপ্ল্যান্টের মাধ্যমে চিকিৎসা করানো সম্ভব হচ্ছে না।
যুক্তরাষ্ট্রের ডা. থমাস স্টার্জের নেতৃত্বে একদল বিশেষজ্ঞ চিকিৎসক ১৯৬৩ সালে সর্বপ্রথম মানবদেহে যকৃত্ প্রতিস্থাপনের মতো কঠিন কাজটি সম্পন্ন করেন। তবে ১৯৬৭ সাল পর্যন্ত এর সফলতা সম্পর্কে সন্দেহের অবকাশ থাকলেও এরপর সংযোজন-উত্তর এক বছর বেঁচে থাকার মতো স্বল্পকালীন সফলতা আসে। ডা. স্যার বয় কেন আশির দশকে সাইক্লোসম্পোরিন ব্যবহার করে ওই চিকিৎসায় উল্লেখযোগ্য সফলতা লাভ করেন। বর্তমানে যুক্তরাষ্ট্রের শতাধিক কেন্দ্রে লিভার ট্রান্সপ্ল্যান্ট করা হচ্ছে। তা ছাড়া ইউরোপসহ বিশ্বের আরও অনেক দেশে লিভার সংযোজনব্যবস্থা রয়েছে। দুর্ভাগ্যবশত এ ক্ষেত্রেও দাতার অভাবে চাহিদা মোতাবেক সেবা দেওয়া সম্ভব হচ্ছে না। বাংলাদেশে এখনো লিভার সংযোজন শুরু করা যায়নি, যদিও ইদানীং এ নিয়ে বেশ চিন্তাভাবনা করা হচ্ছে।
হৃৎপিণ্ড প্রতিস্থাপন
১৯৬৭ সালে ডাক্তার ক্রিস্টিয়ান বার্নার্ড সর্বপ্রথম মানবদেহে হৃৎপিণ্ড সংযোজনে সফলকাম হন। প্রারম্ভে যদিও গ্রহীতার আয়ুষ্কাল এক বছরের বেশি দীর্ঘায়িত করা যায়নি, পরবর্তী সময়ে শতকরা ৭৫ ভাগ রোগীকে তিন বছরের বেশি বাঁচিয়ে রাখা সম্ভব হয়েছে। এখন তা আরও প্রলম্বিত হচ্ছে। এতে অ্যান্টিবায়োটিক ও আধুনিক চিকিৎসাপদ্ধতির প্রযুক্তিগত উন্নতি মুখ্য ভূমিকা পালন করছে। স্টেনফোর্ড ইউনিভার্সিটি এবং ভার্জেনিয়া মেডিকেল কলেজ তাদের এ প্রচেষ্টাকে আরও সফলতার দিকে নিয়ে যাচ্ছে। হৃৎপিণ্ড সংযোজন বা প্রতিস্থাপন বর্তমানে ব্যাপকভাবে গৃহীত একটি চিকিৎসাব্যবস্থা, যদিও এখনো তা অত্যন্ত ব্যয়বহুল।
হৃৎপিণ্ড-ফুসফুস সংযোজন
একই ব্যক্তির দেহে হৃৎপিণ্ড এবং ফুসফুস সংযোজন একই সঙ্গে করাকেই হার্টলাং ট্রান্সপ্লান্টেশন বলে। রাশিয়ান চিকিৎসক ডেমিকভ ১৯৪০ সালে পরীক্ষামূলকভাবে প্রাণীর দেহে হার্ট লাং সংযোজনের ব্যবস্থা করেন, কিন্তু তা সফলতা লাভ করেনি। তবে এরই ধারাবাহিকতায় বিভিন্ন পরীক্ষা-নিরীক্ষার পর ১৯৬৮ সালে ডেনটন কুলি ও তাঁর দল প্রথম দুই মাস বয়সী একজন মানব শিশুর জন্মগত ত্রুটিযুক্ত হৃৎপিণ্ড ও ফুসফুস সংযোজনের বিফল চেষ্টা করেন। ইতিমধ্যে cyclosporine প্রয়োগের ফলে গবেষণা কাজে ব্যবহূত প্রাণীর শরীরে প্রদাহ বা ইনফ্লামেশন নিয়ন্ত্রণে আসে। একে মূলধন করে পরবর্তী সময়ে সত্তরের দশকেই মানবদেহে হার্ট-লাং ট্রান্সপ্ল্যান্ট সফল চিকিৎসাপদ্ধতি শুরু হয়।
ইন্টারন্যাশনাল সোসাইটি অব হার্ট-লাং ট্রান্সপ্ল্যান্টেশন ১৯৮২-২০০৭ এর মধ্যে ২৫০০ রোগীর চিকিৎসা রিপোর্ট পায় এবং বর্তমানে সোসাইটি প্রতিবছর ৫০-১৫০ ট্রান্সপ্ল্যান্ট কেস রিপোর্ট করেছে। তবে এর ব্যয় এত বেশি যে তা সাধারণ মানুষের নাগালের বাইরে এমনকি তা অত্যন্ত ঝুঁকিপূর্ণ চিকিৎসা পদ্ধতিও বটে।
কিডনি সংযোজনে বাংলাদেশের অবস্থান ও করণীয়
১৯৮১ সালে প্রথম একজন চাকরিজীবীর শরীরে সফল কিডনি সংযোজনের মাধ্যমে বাংলাদেশে কিডনি সংযোজন চিকিৎসা সেবার যাত্রা শুরু। ৩২ বছর বয়সী একজন চাকরিজীবীর কিডনি অকেজো হয়ে পড়লে তাঁর বোন কিডনি দানে রাজি হন। ওই রোগীকে প্রথমে পেরিটোনিয়াল ডায়ালাইসিসের মাধ্যমে অপারেশনের উপযোগী করে তোলা হয়। তত্কালীন আইপিজিএমআর হাসপাতালে কিডনি সংযোজনের মাধ্যমে দেশে প্রথম কিডনি সংযোজন শুরু হয়। অস্ত্রোপচারের পর রোগী তিন সপ্তাহের মধ্যে সুস্থ হয়ে ওঠেন। অতঃপর দুর্ভাগ্যক্রমে পরবর্তী দুই সপ্তাহের মধ্যে নিউমোনিয়ায় আক্রান্ত হয়ে রোগী মারা যান। ১৯৮২ সালে আরও একজন রোগীর শরীরে কিডনি সংযোজন করা হয়, যিনি অস্ত্রোপচারের পর নয় মাস সুস্থ জীবন যাপন করেন। অতঃপর সীমিত অবকাঠামো, উন্নত ব্যবস্থাপনা ও একটি বিশেষজ্ঞ টিম নিয়ে ১৯৮৮ সাল থেকে প্রতিসপ্তাহ-মাসে একটি করে কিডনি সংযোজন হতে থাকে। বর্তমানে দেশের পাঁচটি কেন্দ্রে কিডনি সংযোজন কার্যক্রম সাফল্যজনকভাবে এগিয়ে চলছে যার সফলতার হার শতকরা ৮০-৯০ ভাগ।
মানবদেহ অঙ্গ সংযোজন আইন
‘অঙ্গ সংযোজন আইন-১৯৯৯’ সংসদে পাস হওয়ার পর কিডনি সংযোজন বেশ গতি লাভ করে। ওই আইনে বিস্তারিতভাবে বলা হয় যে জীবিত অবস্থায় রোগীর নিকটাত্মীয়ের কিডনি গ্রহণ করা যাবে এবং মৃত্যুর পরপরই মৃত ব্যক্তির কিডনি ও অন্যান্য অঙ্গ বিযুক্ত করে তা অন্যের শরীরে সংযোজন করা যাবে। জীবিত ব্যক্তির কিডনি দানের বয়স ১৮ থেকে ৬০ বছর। সুস্থ, স্বাভাবিক, নিজ ইচ্ছায় কেবলমাত্র মা-বাবা, ভাই-বোন, ছেলে-মেয়ে, স্বামী-স্ত্রী একে অপরকে কিডনি দান করতে পারবেন। এঁদের মধ্যে কিডনি না পাওয়া গেলে আপন চাচা, মামা, ফুফু অথবা খালা কিডনি দিতে পারবেন। একজন কিডনিদাতার উচ্চ রক্তচাপ, ডায়াবেটিস বা কিডনিতে অন্য কোনো প্রকার অসুখ থাকা চলবে না। তার দুটি কিডনিই সুস্থ থাকতে হবে এবং তাকে স্বেচ্ছায় কিডনি দান করার জন্য অঙ্গীকারবদ্ধ হতে হবে। কিডনিদাতার ওপর কোনো প্রকার চাপ প্রয়োগ, কিডনি বিক্রয়ে প্রলুব্ধ করা, পত্রিকায় বিজ্ঞাপন কিংবা টেলিভিশনে বিজ্ঞাপন দেওয়া একটি শাস্তিযোগ্য অপরাধ।
অধ্যাপক হারুন আর রশিদ
সভাপতি, সোসাইটি অব অরগান ট্রান্সপ্ল্যান্ট
সূত্র: দৈনিক প্রথম আলো, মে ২৬, ২০১০


 স্ট্রেস কী জানুন এবং মোকাবিলা করুন
স্ট্রেস কী জানুন এবং মোকাবিলা করুন
Leave a Reply